脳血管内治療
脳血管内治療とは

足の付け根や肘・手首等にある血管からカテーテルという非常に細い管を挿入し、脳内の血管までカテーテルを到達させ、様々な脳神経疾患の治療を行う方法です。直接頭部を切開して脳を触る必要がないので、脳にとっては優しく侵襲の少ない治療です。直達手術では困難な脳の深部にある病変に対しても、血管の中からであれば治療が可能となります。
特に脳卒中(脳血管障害)の診療にとってはなくてはならない必須の治療技術であり、脳梗塞やくも膜下出血(脳動脈瘤)、脳動静脈奇形、硬膜動静脈瘻などの脳血管疾患の治療に威力を発揮します。一部の脳腫瘍に対しても治療を行うことがあります。
最近では、脳梗塞に対し、カテーテルによる「血栓回収療法」が一般的な治療法となってきました。当院は日本脳卒中学会一次脳卒中センター(PSC)コアに認定されており、24時間/365日、いつでも血栓回収療法を行うことができ、良好な治療成績が得られています。

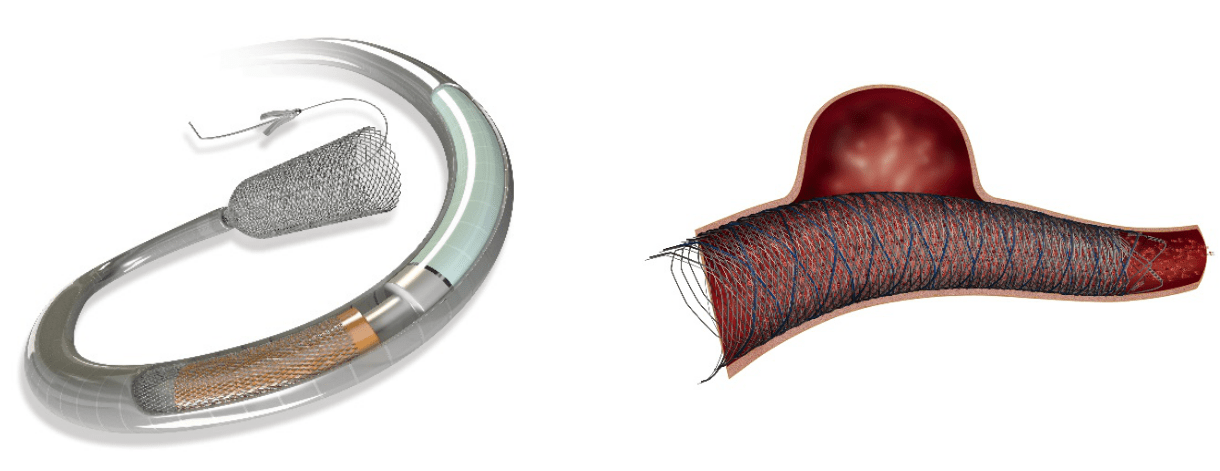
また、2024年より当院において、脳動脈瘤に対し、最新の治療器材である「フローダイバーターステント」による治療が開始されました。網目の細かいステントを脳動脈瘤の存在する脳血管に留置することで、脳動脈瘤内の血液がうっ滞・血栓化し、破裂を予防できます。

当院では、2020年4月に最新の血管撮影装置が導入されました。これにより、従来から行っていた脳血管内治療がより迅速・正確・安全に行うことができるようになりました。日本脳神経血管内治療学会専門医制度研修施設でもあり、日本脳神経血管内治療学会指導医1名、専門医2名、脳神経外科専攻医1名により治療にあたっております。
脳神経外科のページもご参照ください。
脳血管内治療の対象となる疾患
1:脳梗塞(閉塞性脳血管障害)
脳の血管が突然詰まることにより、手足のまひ、言語障害などが出現する疾患です。発症から受診されるまでの時間が短いほど、治療の選択肢が多くなります。治療の中心は、抗血小板薬、抗凝固薬、脳保護薬などのお薬による「内科的治療」です。症状が出現してから4.5時間以内であれば、「急性期血栓溶解療法(アルテプラーゼ(tPA)治療)」が受けられる可能性がありますが、tPA治療前の検査に時間を要するため、約3.5時間以内に病院に到着する必要があります。また、比較的太い動脈が閉塞しているときには、「脳血管内治療(血栓回収療法)」が有効な場合があります。
発症から約2週間の急性期治療が終了すれば、再発予防の内科的治療が中心となります。また、これらの治療と並行して、入院早期からのリハビリテーションを行います。
1-1:ラクナ梗塞
脳の表面にある太い動脈から枝分かれし、脳の中に入っていく細い動脈(穿通枝)が閉塞して発症する脳梗塞です。小さい梗塞で症状も軽いことが多く、内科的治療が中心になります。
MRI(拡散強調画像)では、急性期の脳梗塞は白く描出されます。急性期ラクナ梗塞(黄点線内)を認めます。

1-2:アテローム血栓性脳梗塞
動脈壁に、コレステロールや脂肪などが蓄積して動脈壁が肥厚するため、動脈が硬くなって屈曲・蛇行するようになり、動脈の内腔が狭くなる(狭窄する)ことを「動脈硬化」といいます。動脈硬化の原因は、加齢、高血圧、糖尿病、高脂血症(コレステロールや中性脂肪が高い)、心疾患、肥満、多量の飲酒、喫煙などとされています。動脈硬化によっておこる血管の変性のことを、アテローム(粥状硬化)といいます。
1-2-1:頭蓋内動脈のアテローム血栓性脳梗塞
脳の表面にある比較的太い動脈の内腔が動脈硬化により狭窄し、この動脈が灌流する領域に脳梗塞をきたします。まずは内科的治療を行いますが、症状が進行する場合などでは緊急に脳血管内治療による経皮的血管形成術を行うことがあります。

MRI(拡散強調画像):
急性期アテローム血栓性脳梗塞

MRAおよび黄枠内を拡大した3D-MRA:
中大脳動脈の狭窄(黄矢印)を認めます
急性期脳血管内治療(血管形成術)

脳動脈(中大脳動脈)に動脈硬化による高度狭窄が存在していましたが、狭窄部にできた血栓により閉塞しました(赤矢印)。狭窄部をバルーンカテーテルにより拡張し(緑矢印)、中大脳動脈の再開通が得られました。
1-2-2:頚部頚動脈のアテロームによる脳梗塞
顎の下、のどぼとけの横あたりをさわると、ドクドクと拍動している動脈があります。「頚部頚動脈」という、脳に血液を送っている太い血管です。頚部頚動脈は、動脈硬化の影響をとくに受けやすい部分です。頚部頚動脈が動脈硬化により狭窄すると、脳への血流が不足したり、狭窄部が血栓により閉塞したり、狭窄部にできた血栓が脳に流れていって脳の血管を閉塞することにより、脳梗塞をおこします。

MRIで脳梗塞を認めます(黄点線内)。MRAおよび3D-MRAでは、頚部頚動脈に高度の狭窄を認めます(赤矢印)。
頚部頚動脈狭窄により脳梗塞の症状が急激に悪化する場合や、狭窄が高度(一般的には50~80%以上の狭窄、つまり血管の直径が正常の20~50%以下)の場合には、将来の脳梗塞を予防する目的で手術を行うことがあります。手術方法には以下の2つがありますが、それぞれに長所・短所があります。それぞれの患者さんにとってどちらの治療法が良いのかを十分に検討し、最適の治療法を選択しています。もちろん、患者さん自身のご希望も十分に尊重されます。
(1)頚部頚動脈狭窄症に対する内膜剥離術(CEA)

全身麻酔をかけ、頚部を切開し、頚動脈を露出します。一時的に頚動脈を遮断し、頚動脈を切開し、プラーク(動脈硬化斑:黄矢印)を切除します。最後に動脈を縫合し、血流を再開して終了します。
長所
- 直接プラークを除去できる、とくに後述するステントでは抑えられないような、もろく軟らかいプラークを直接切除できる
- 治療方法の長年の歴史があり、今までに確立されている術式である
短所
- 全身麻酔が必要であり、患者さんへの侵襲や負担が大きく、術後しばらく安静が必要である
- 頚動脈のそばにある、のどや舌を支配する神経が傷害され、発声傷害、飲み込みの傷害、呼吸障害などがおこることがある
(2)頚部頚動脈狭窄症に対するステント留置術(CAS)

カテーテルを足の付け根から頚部頚動脈の中まで誘導し、狭窄部に「ステント」という超合金製のチューブ(金網)をいれ、狭窄部を内側から拡張します。
長所
- 局所麻酔で行うことができ手術時間も短く、直接頚部を切開して動脈をさわったりしないため、患者さんへの侵襲や負担が少ない
- のどや舌を支配する神経などが損傷されることはない
- 全身麻酔が困難な患者さんでも行える
短所
- もろく軟らかいプラークの場合には、ステントの網目を通ってプラークの破片が脳血管につまり、脳梗塞をおこすことがある
- 造影剤を使用する必要があり、造影剤アレルギーのある患者さんや腎機能の悪い患者さんには行えない
1-3:心原性脳塞栓症
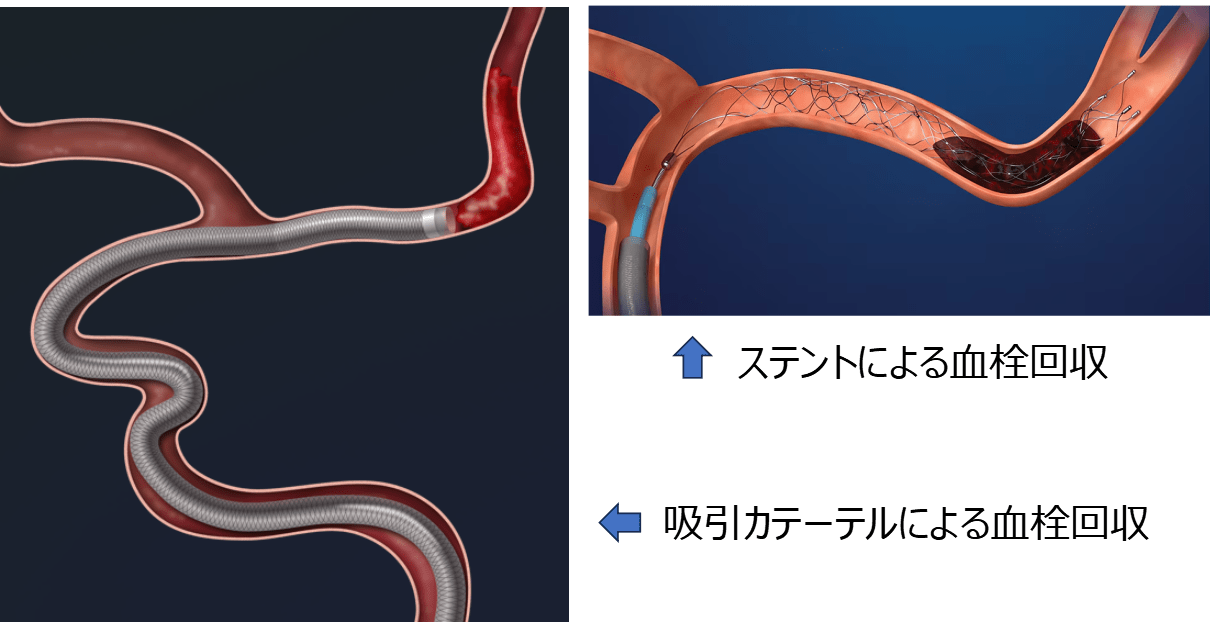
不整脈(心房細動)や心臓弁膜症などが原因で心臓の中に血の塊(血栓)が形成され、これが脳に移動して動脈が詰まることで発症する脳梗塞です。下肢の静脈に形成された血栓が、心臓の中に開いた孔(卵円孔など)を通って移動し脳血管に詰まることでも起こります。ラクナ梗塞やアテローム血栓性脳梗塞よりも重症になることが多く、重度の後遺症が残ります。内科的治療を行いますが、発症からの時間が短く脳梗塞が完成していない等の条件を満たせば、緊急に脳血管内治療(血栓回収療法)を行うことで、重度の脳梗塞を回避できる可能性があります。

MRI(拡散強調画像):急性期心原性脳塞栓症
急性期脳血管内治療(血栓回収療法)

脳動脈(中大脳動脈)に、心原性脳塞栓による閉塞を認めました(赤矢印)。血栓回収用のステントおよび吸引カテーテル(黄点線内)により血栓を摘出し、中大脳動脈の再開通が得られました。一番右は回収された血栓です。
2:脳動脈瘤
脳動脈瘤破裂によるくも膜下出血
脳を栄養する動脈に風船のようなふくらみができることがあり、これを「脳動脈瘤」といいます。くも膜下出血の原因として最も多いのは、この脳動脈瘤の破裂です。脳動脈瘤ができただけでは無症状のことが多いですが、破裂すると、その瞬間に激しい頭痛が起こります。重症であれば、意識障害、片麻痺などをきたし、突然死することもあります。脳動脈瘤からの出血は一時的に止まることが多いのですが、いずれ再破裂(再出血)をおこします。再破裂すると状態がさらに悪化しますので、再破裂を予防するために緊急手術が必要です。手術には、開頭して行う「クリッピング術」と、カテーテルによる「脳血管内治療(コイルによる脳動脈瘤塞栓術)」があります。脳動脈瘤の処置を終えても、最初の出血により脳が痛んでいますので、手術後は集中治療室で厳密な管理と濃厚な治療が必要です。特に、脳血管が細くなる「脳血管攣縮」や、頭蓋内に脳脊髄液が貯留する「水頭症」をきたすことがあるので、早期に発見・診断し対処します。
未破裂脳動脈瘤
最近では、頭部のMRI検査などで偶然に破裂していない「未破裂の脳動脈瘤」が見つかることがあります。特に脳ドックでは1-2%の割合で未破裂動脈瘤が見つかりますが、全てを手術する必要はなく、脳動脈瘤の大きさや形状、その部位、年齢、全身状態によって手術を行うか経過をみるかを検討します。また、脳動脈瘤が大きくなると、破裂していなくてもいろいろな神経症状がおこることがあります。頭痛、複視(ものが二重にみえる)、視力の低下、視野が狭くなる、など、動脈瘤の場所によって様々です。症状がある場合には、手術が必要となります。
脳動脈瘤の手術方法には以下の2つがありますが、それぞれに長所・短所があります。それぞれの患者さんにとってどちらの治療法が良いのかを十分に検討し、最適の治療法を選択しています。もちろん、患者さん自身のご希望も十分に尊重されます。
(1)脳動脈瘤クリッピング術

脳血管撮影で脳動脈瘤(黄矢印)が発見されました(1)。全身麻酔をかけ、頭皮を切開して頭蓋骨をはずし、手術用顕微鏡を使って脳のすきまから脳動脈瘤に到達します(2)。脳動脈瘤に1-2cmくらいの大きさの「クリップ」をかけ、瘤をつぶしてしまうことにより破裂を予防します(3)。ハイブリッド手術室では、手術中にクリップの状態を確認できます(4)
長所
- 顕微鏡を使用し、脳のすきまから直接脳動脈瘤を観察できる
- 治療方法の長年の歴史があり、確立されている術式である
- 正常血管内にコイル等の異物がないため、術後の血栓塞栓症(異物に血栓がついて脳梗塞をきたす)がおこりにくい
短所
- 開頭し、脳を分けて手術するため、脳への侵襲や負担が大きく、術後しばらく安静が必要である
- 脳深部にできた脳動脈瘤は手術が困難である
- 重症くも膜下出血では脳が強く腫れていることが多く、手術ができないことがある
(2)-1脳血管内治療(脳動脈瘤塞栓術)

突然の頭痛で発症した患者さんです。CT検査でくも膜下出血を認めました(黄点線内、白い部分が出血)。同時にCT血管造影を行い、脳動脈瘤が確認されました(黄矢印)。

緊急に脳血管内治療を行いました。カテーテルを足の付け根から脳動脈瘤(黄点線内、黄矢印)の中まで誘導し、プラチナ製の「コイル」という細い金属糸を何本も入れることで、脳動脈瘤を内側より閉塞します。
長所
- 開頭したり、脳に直接触れたりしないため、侵襲や負担が少ない
- 脳深部にできた脳動脈瘤でも治療可能である
- 重症くも膜下出血で脳が強く腫れていても治療可能である
短所
- 脳動脈瘤に入れたコイルが圧縮されることなどにより再発することがあり、再治療を要することがある
- 脳動脈瘤が再発していないかどうか確認するため、半年-1年に1回ほどの割合で検査が必要である
- コイルは人体にとって異物であるため、詰めたコイルに血栓が付着し、脳梗塞の原因となる
(2)-2脳血管内治療(ステント併用塞栓術)
脳動脈瘤(黄点線内、黄矢印)の入口が広い場合、ステント(緑矢印)を併用して留置したコイルが正常脳動脈内に出ることを防ぎ、コイル塞栓を行います。

くも膜下出血をおこすその他の疾患
破裂脳動脈瘤以外のくも膜下出血の原因として、「脳動静脈奇形」や「硬膜動静脈瘻」などがあります。治療方法には開頭による摘出術、脳血管内治療、定位放射線治療(ガンマナイフ、サイバーナイフ)がありますが、特に脳血管内治療が有効な治療法となります。患者さんに応じて適する治療方法が違いますので、これらの治療方法組み合わせて最適な方法を選択します。
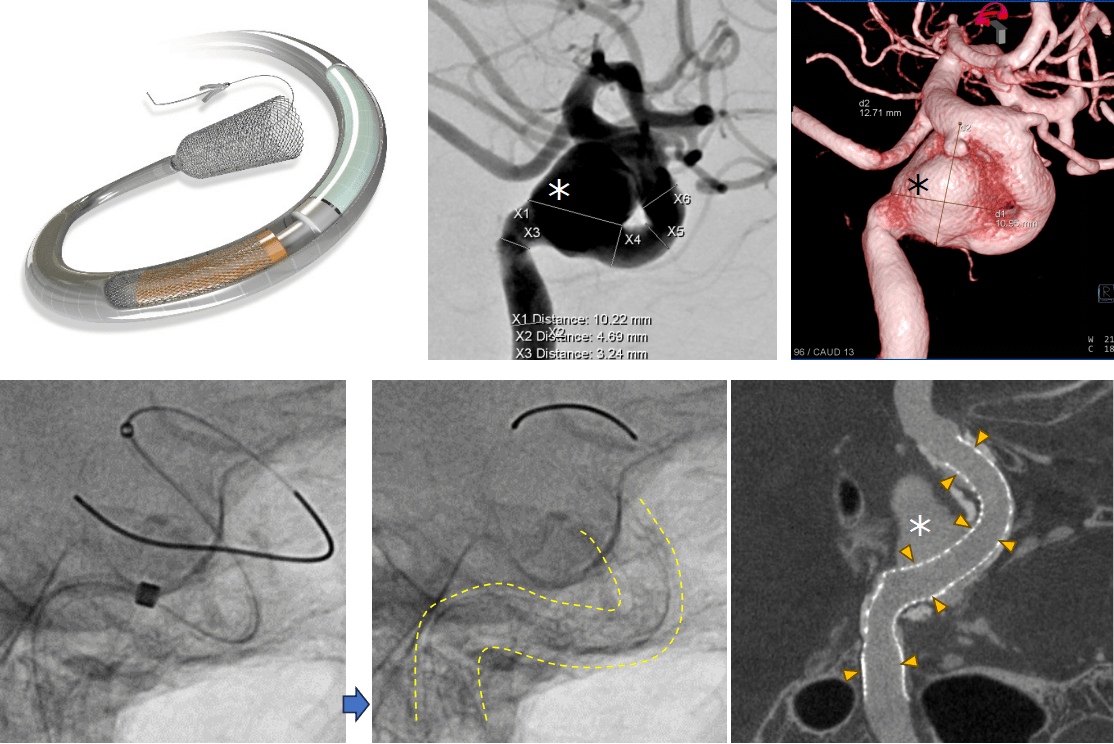
(2)-3脳血管内治療(フローダイバーター留置術)
未破裂の大型脳動脈瘤(*)に対し、フローダイバーターステントを留置しました(黄色矢頭、黄色点線内)。カテーテルを足の付け根から脳動脈瘤の存在する脳血管に誘導し、網目の細かいステントを留置しました。これにより、脳動脈瘤内に血流がうっ滞・血栓化することで、脳動脈瘤破裂の予防や、脳動脈瘤の縮小による神経症状の改善が期待できます。
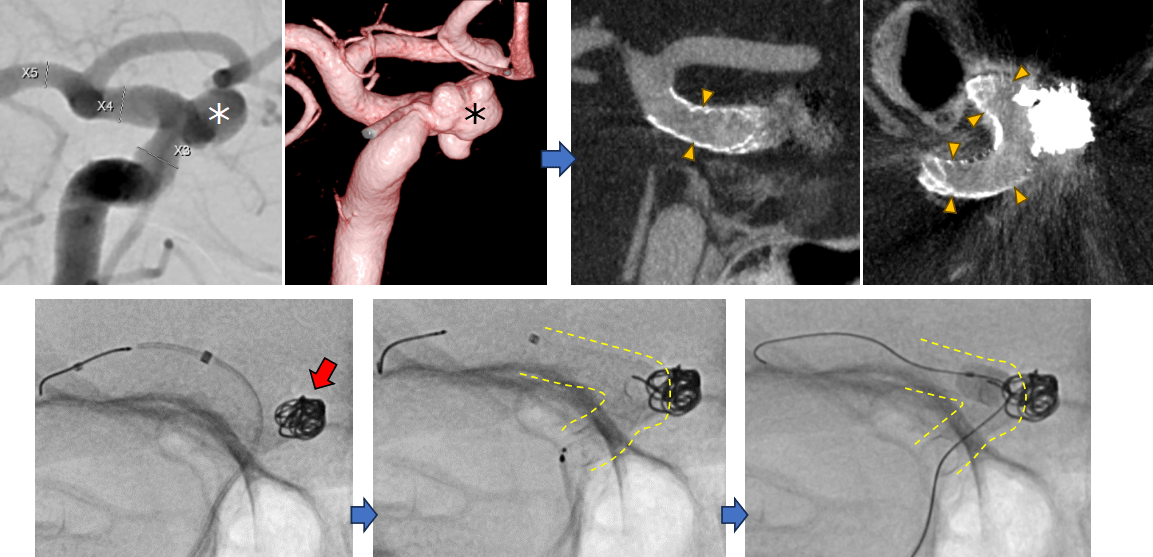
脳動脈瘤(*)の部位や形状等により、フローダイバーターステント(黄色矢頭、黄色点線内)とコイル(赤色矢印)を併用して治療することもあります。
硬膜動静脈瘻
硬膜動静脈瘻は、脳をつつんでいる硬膜という膜および硬膜の中を走行する静脈洞の病変です。眼の奥の海綿静脈洞という部分にできれば、眼球突出、結膜充血、眼球運動障害による複視、頭痛・顔面痛等がおこり、後頭部にできれば耳鳴り、視野障害、頭痛等が起こります。頭蓋内の血管に血液が逆流すると、脳卒中のときと同じような様々な脳の症状や、脳出血をおこすこともあります。
海綿静脈洞部硬膜動静脈瘻に対する血管内治療
異常な血管が海綿静脈洞部(赤点線内)に多数つながり、脳内(赤矢印)や眼球(黄矢印)に逆流しています。治療しないと脳出血を起こす可能性があります。コイルで異常な静脈洞を閉塞し、完全閉塞となりました。

中頭蓋窩の硬膜動静脈瘻に対する血管内治療

巨大な脳出血およびくも膜下出血により発症した患者さんです(赤矢印)。脳血管撮影で、硬膜動静脈瘻を認めました(赤点線内)。マイクロカテーテルから特殊な液体塞栓物質(ONYX, 黄点線内)を注入し、異常な血管を閉塞しました。
3:脳腫瘍
髄膜腫など一部の脳腫瘍に対し、手術中の出血を少量にして手術を安全に行えるようにするため、手術前に腫瘍の栄養血管を脳血管内治療により閉塞します。
脳腫瘍に対する脳血管内治療

MRIで、大きな髄膜種を認めます(黄点線内)。脳血管撮影を行うと、強い腫瘍陰影(赤点線内、腫瘍を栄養する血管)を認めます。腫瘍の栄養血管までマイクロカテーテルをすすめ(黄矢印)、栄養血管を閉塞します。これにより手術中の出血を少量にし、安全に手術が可能です。腫瘍は全摘出されました。
地域医療機関の先生方へ
手足の麻痺やしびれ、言語障害、頭痛など脳神経外科疾患が疑われる患者さんに対しては、迅速に適切な検査や治療を行うことを心掛けています。脳梗塞の患者さんには、脳梗塞の原因となる「脳動脈狭窄症」や「頚部頚動脈狭窄症」がみられることが多々あります。また、頭痛・めまいなどの精査で、偶然に脳動脈瘤が発見されることもあります。血管内治療のみならず、直達手術や保存的治療、画像による経過観察も含め丁寧に対応させていただきますので、お気軽にご相談ください。
緊急を要する脳卒中では、独自の「脳卒中疑い患者診療フローチャート」を作成し、脳卒中を疑う患者さんについてスムーズに診断・治療を行えるような体制を構築しています。夜間・休日などの診療時間外の場合でも、「院外画像診断システム」を利用したオンコール体制をとり、病院当直医と連携した診療を行い、必要時には脳外科医がすぐに駆け付けます。このシステムにより、脳外科医が院内に不在となる時間帯でも、患者さんの来院から検査、診断、治療方針の決定まで、平日の日中と同様の診療レベルを維持しています。
また、平日の日中は当科のスタッフが「脳神経外科(脳卒中)ホットライン」を常に携帯しています。脳神経外科疾患が疑われる患者さんがおられましたら、ホットラインを通じて直接当院脳外科医にご連絡いただくことで、迅速に対応しています。脳外科的な緊急対応が必要な患者さんがいれば、ぜひ、ホットラインをご利用ください。
- 脳神経外科外来担当医:脳神経外科のページをご参照ください
脳血管内治療担当医
| 新堂 敦 | 毎週水曜午前・午後、毎週金曜午前 |
|---|---|
| 入江 恵一郎 | 毎週火曜午前、毎週木曜午前 |
| 福家 共乃 | 毎週水曜午前、毎週金曜午前 |

