人工膝関節置換術を正確かつ安全に行うため手術支援ロボットと3次元手術計画ソフトを導入し運用を開始しました。
人工膝関節置換術
膝の痛みの原因として多いのは変形性関節症、関節リウマチ、特発性膝骨壊死などで、通常飲み薬、貼り薬などの痛み止め、リハビリ、注射などによる治療が行われますが、病状が進行し、十分な効果が得られなくなると手術も治療の選択肢となってきます。比較的若年で変形が軽度の場合は自分の骨を残し脚の向きを変える関節温存手術が行われ、ある程度変形が進行した症例や高齢の患者さんには人工膝関節が選択されます。人工膝関節置換術は、変形が進行し痛みの原因となっている大腿骨、脛骨、膝蓋骨の表面を切除し、金属やポリエチレンでできた人工関節に置換することで、痛みを軽減し、変形した膝の形を治す手術です。
進行した関節症に対して大変有効な治療法で、現在国内で年間約10万人の患者さんが手術を受けています。除痛効果が高く、膝のO脚やX脚といった変形が矯正される優れた手術ですが、一部の患者さんでは術後に疼痛や不安定性の残存、可動域制限、術後の違和感などが見られることもあります。
従来人工膝関節は大腿骨、脛骨の関節面を術者がガイドを用いて骨切除を行い、人工関節を設置していました。しかし人の手によるエラーは経験豊富な術者でも一定の頻度で起こることが知られており、設置精度向上を目指し2000年代初頭からナビゲーションシステムなどのコンピューター支援手術が導入され少しずつ普及しています。一方で術後の膝は患者さん本来の膝の形とは少し異なるため、違和感や満足度の低下につながる可能性も指摘されており、近年使用する人工関節の材質や手術手技の改良に伴い、患者さん個々の下肢アライメント(膝の形)を意識した設置コンセプトが提唱され、その妥当性や問題点が学会でも活発に議論されています。
ロボット支援人工膝関節置換術
われわれが用いているタイプの手術支援ロボットは2019年に日本に導入され、担当医は2020年に以前勤務していた徳島大学病院では国内で6施設目、国公立大学病院としては最初にこの手術支援ロボットを導入し、これまで300例を超えるロボット支援手術を実施しています。患者さん個々の膝の骨の形に合わせて微調整を行いながら手術を行うには正確な技術に加え、ナビゲーションやロボットなどのコンピューター支援も大きな役割を担います。
ロボット支援手術では従来の方法と異なり以下のような特徴を有しています。
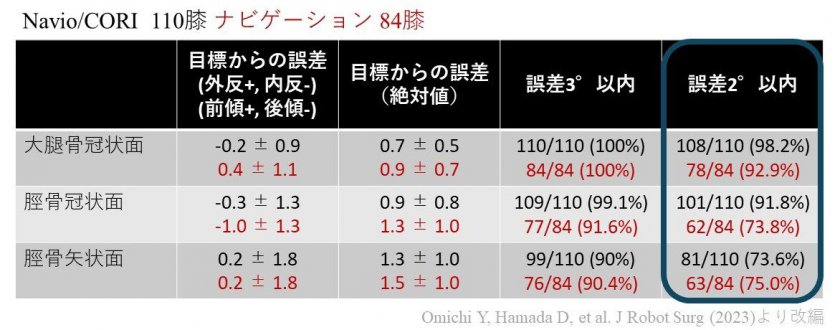
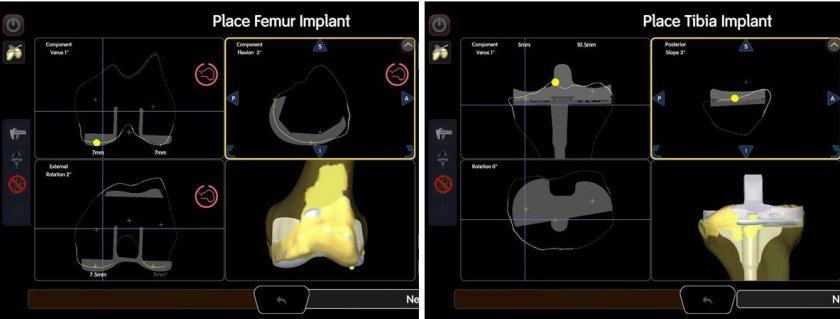
1.設置精度の向上(図2 )
従来法よりも高い精度での骨切除が可能で、自験例で目標とする角度から2°ずれる確率が大腿骨で2%、脛骨で8%でした。目標とする設置角を大きく逸脱すると再置換のリスクが上昇するという研究もあり正確な設置が望まれます。
(図2)設置制度評価
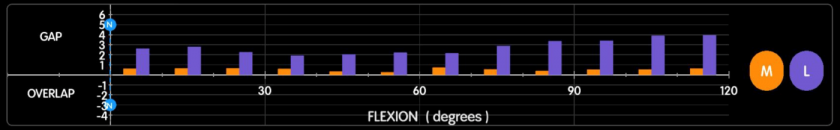
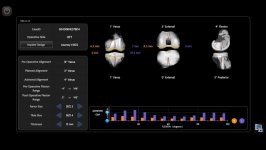
2. 靱帯バランスシミュレーションと計画調整
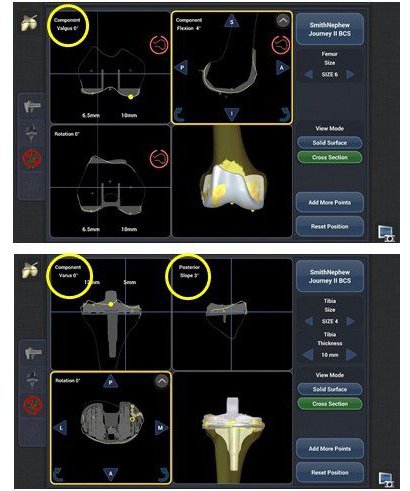
患者さんの骨の形をシステム内に取り込み、画面上で人工関節を設置し、術後の靱帯バランスやアライメントのバーチャルシミュレーションが可能です。従来は骨切除後に靱帯の解離などでバランスを調整していましたが、シミュレーション結果を見て骨を切除する前に計画を修正し適切な靱帯バランスを獲得できる機能はロボットならではの画期的な機能です。
3. 関節面形状の可視化
患者さん個々の骨の形に対して人工関節がどのような位置に設置されているかを3次元的に確認でき、また必要に応じ目的とするアライメントや靱帯バランスを獲得するため人間の目では困難だった0.5mm, 0.5°の精度で微調整が行えます。
4. 手術過程を数値化し記録
設置角度、骨切除量、靱帯バランス、下肢アライメントなどの数値が全て記録されどのような手術が行われたかが数値化されます。また術後 成績と比較することでよりよい設置条件を検討することも可能です。
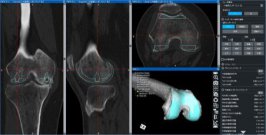
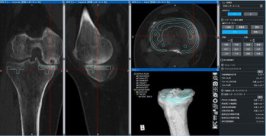
3次元術前計画
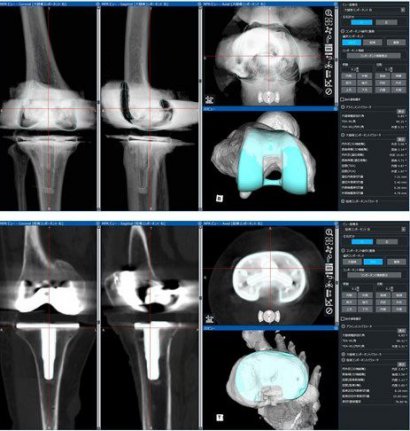
今年から3次元手術計画ソフトZedKneeを導入しました。使用するロボットは術前画像を必要としないタイプですが、当院ではより精度が高く安全な手術を行うため、術前に撮影したCT画像と3次元手術計画ソフトを用いて詳細な手術計画を行っています(図6)。手術中は術前計画に沿った手術を行い必要に応じロボットを用いて調整を加えています。
十字靱帯機能の温存または代償
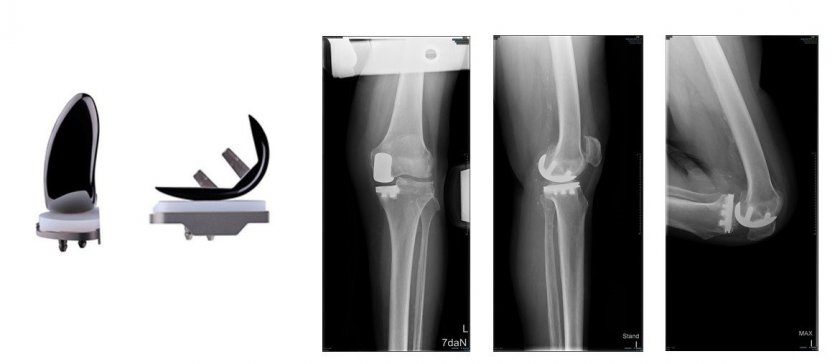
人工膝関節片顆置換術
比較的変形の少ない早期の患者さんや、高齢者で多い特発性膝骨壊死など限局した病変であれば内側または外側のみの置換で対応可能です。手術侵襲が少なく、また部分的な置換であり、ご自身の膝の感覚がある程度残る、可動域が良い(よく曲がる)といったメリットがあります。
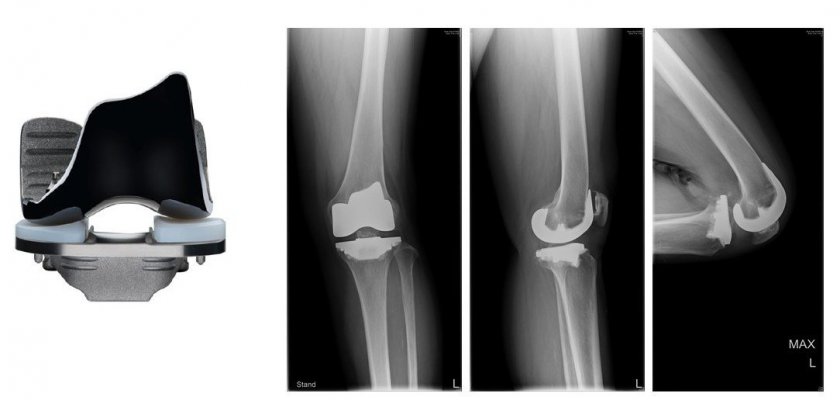
両十字靱帯温存型人工膝関節置換術
片顆置換では対応出来ない状態であっても十字靱帯が温存され、所定の条件を満たしている場合は前十字靱帯、後十字靱帯を温存するタイプの人工関節を使用します。
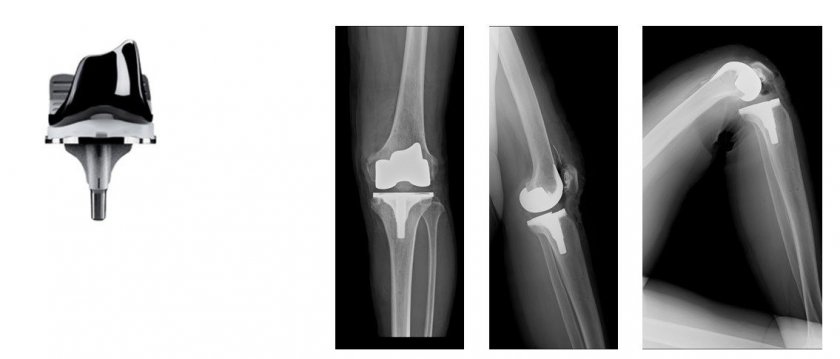
両十字靱帯代償型人工膝関節置換術
ある程度変形が進行し、靱帯機能も損なわれている症例では人工関節の中に両十字靱帯機能が組み込まれた機種を使用しています。
これらの人工関節は本来の骨の形に近い解剖学的デザインを有し、術後本来の膝の動きに近い動態を示すことが報告されています。
低侵襲手術
術前の状態にもよりますが、可能な限り膝の筋力を温存できるよう通常切開することが多い大腿四頭筋を切開せずに手術を行うサブバスタスアプローチを用いています。大腿四頭筋を切る方法に比べて早期の回復が期待できます。適宜止血をしながら手術を行うため大部分の症例で輸血を回避できており、また麻酔科医師と協力し関節内カクテル注射や神経ブロックなどを用いできるだけ痛みの少ない手術を心掛けています。患者さんの術前の状態や年齢にもよりますが、通常術後2-3週間でリハビリの可能な病院への転院または自宅への退院が可能です。
特殊症例への対応
担当医は長年大学病院で勤務し特殊な症例も扱っていたため、通常の人工関節では対応出来ないような高度変形症例や、先天性疾患、再置換、骨折後の変形、内固定材が残存している症例などにも対応しています。手術支援ロボットに限らずナビゲーションやPSI(患者さん固有のカスタムガイド)など患者さんの状態に応じ適切な機種や方法を選択し治療を行います。
リハビリテーションと病診連携
手術だけでなくリハビリテーションも重要です。当院では各手術に精通した療法士が退院までリハビリを担当します。体を支えるための筋力強化に加え、階段の降段動作や自転車に乗るためにはある程度の屈曲角度が必要となることから、術後120°以上の屈曲角度獲得を目指しています。またリハビリ目的で転院する場合や退院後紹介元での通院リハビリを行う場合は手術、入院中の経過、今後の方針などの情報を共有し連携を図っています。
最後に
年齢や変形の程度で手術に制限を設けておらず、ある程度安全に手術が可能な状態であれば手術をお引き受けしています。手術をお考えの患者さん、または手術を受けるかどうか悩んでいる患者さんがいらっしゃいましたらお気軽のご相談ください。患者さんそれぞれの病状や生活様式に応じた治療方針を提案させていただきます。